头孢哌酮舒巴坦联合奥硝唑治疗儿童急性化脓性阑尾炎疗效观察及经济学评价
时间:
摘要 目的:探讨头孢哌酮舒巴坦联合奥硝唑治疗儿童急性化脓性阑尾炎感染的临床疗效并进行经济学评价。方法:采用等距抽样法,选取 2020 年 1 月-2020 年 12 月郑州大学附属儿童医院普外科急性化脓性阑尾炎患儿 200 例,进行回顾性分析,分为对照组和观察组各 100 例,对照组采用头孢哌酮舒巴坦静脉滴注治疗,观察组在对照组治疗方案的基础上加用奥硝唑静脉滴注治疗。对比两组患儿在临床疗效、药品不良反应发生率以及经济学评价方面的差异。结果:观察组总体有效率为 100%,对照组总体有效率为 99.0%,两组总体有效率相比,差异无统计学意义(P> 0.05);观察组药品不良反应总体发生率为 4.0%;对照组药品不良反应总体发生率为 2.0%,两组药品不良反应总体发生率相比,差异无统计学意义(P>0.05);药物经济学评价采用最小成本法,观察组平均总成本为 21 289.50 元,对照组平均总成本为 19 578.57 元,敏感性分析结果与基本分析结果一致,提示药物经济学分析结果可靠。结论:头孢哌酮舒巴坦联合奥硝唑治疗儿童急性化脓性阑尾炎与单用头孢哌酮舒巴坦相比,临床疗效相当,但治疗费用更高,单用头孢哌酮舒巴坦治疗方案更值得临床应用。
关键词 头孢哌酮舒巴坦;奥硝唑;儿童;急性化脓性阑尾炎;疗效观察;经济学评价
儿童急性化脓性阑尾炎是儿童普外科常见的急腹症,主要的治疗方法为手术切除阑尾和抗感染治疗[1]。抗感染治疗常用抗菌药物包括头孢菌素类、硝基咪唑类、头霉素类、酶抑制剂复方制剂以及碳青霉烯类等[2],临床医生根据患儿感染的严重程度以及有无并发症,经验性选择单药或联合用药治疗方案,头孢哌酮舒巴坦因其对产超广谱 β 内酰胺酶(ESBLs)肠杆菌科细菌具有良好抗菌作用,常作为儿童急性化脓性阑尾炎经验性治疗的品种选择,头孢哌酮舒巴坦是否需要联合硝基咪唑类抗菌药物,临床医生对此认识并不统一。本研究回顾性分析头孢哌酮舒巴坦联合奥硝唑治疗儿童急性化脓性阑尾炎临床疗效及经济学评价,为临床抗感染治疗策略的制定提供依据,现报道如下。
1 资料与方法
1.1 病例来源
采用等距抽样法,选择 2020 年 1 月-2020 年 12 月郑州大学附属儿童医院普外科收治的急性化脓性阑尾炎患儿 200 例,根据不同用药方案将其分为对照组和观察组,每组各 100 例。纳入标准:出院诊断为急性化脓性阑尾炎且行腹腔镜下阑尾切除术的患儿;排除标准:单纯急性阑尾炎、围手术期合并上呼吸道感染者、奥硝唑用药疗程小于 3 天者。
1.2 治疗方案
对照组患儿给予注射用头孢哌酮舒巴坦(规格 1.5g,辉瑞制药有限公司生产,单价 65.74 元/支)静脉滴注治疗,每次 50 mg·kg-1,每 8 小时一次,平均用药疗程(9.08±2.58)d。观察组在对照组治疗方案的基础上加用奥硝唑氯化钠注射液(规格 0.5g:100mL,四川科伦药业股份有限公司生产,单价 20.90 元/支)静脉滴注治疗,每次 10~15 mg·kg-1,每 12 小时一次,头孢哌酮舒巴坦平均用药疗程(9.56±2.25)d,奥硝唑平均用药疗程(6.98±1.98)d。两组抗感染治疗方案在相同的综合治疗(腹腔镜下阑尾切除术、补液治疗)基础上进行。
1.3 疗效及安全性判定标准
1.3.1 疗效评价
治疗效果评价[3]参考原国家卫生部《抗菌药物临床试验技术临床应用指导原则》进行临床疗效判定。临床治愈:临床症状、体征实验室检查均恢复正常;临床好转:临床症状、体征部分消失或恢复正常,实验室检查除个别指标外均恢复正常;临床无效:临床症状、体征持续存在或恶化。总体有效率(%)=(临床治愈+临床好转)例数/全部例数×100%。
1.3.2 临床疗效相关指标比较
包括体温恢复正常的时间、C 反应蛋白(CRP)、降钙素原(PCT)、住院时间以及切口感染率等指标。
1.3.3 安全性评价
根据国家药品不良反应监测中心制定的药品不良反应关联性评价标准,进行药品不良反应收集,将肯定有关与可能有关的不良反应纳入数据统计[4]。
1.4 药物经济学分析
1.4.1 成本的确定
成本是指社会在实施某一药物治疗方案或其他治疗方案的整个过程中所投入的全部财力资源、物质资源和人力资源的消耗[5]。总成本包括直接成本、间接成本、不良反应成本。本实验只计算直接成本,包括药品费用、手术费用、治疗费用、床位费用。
1.4.2 评价方法
观察组与对照组总体有效率差异无统计学意义,采用最小成本法。
1.5 统计分析
采用 SPSS 22.0 统计软件进行统计分析,计数资料组间的比较用 2 检验,计量资料以 x±s 表示,比较用 t 检验,P<0.05 为差异具有统计学意义。
2 结果
2.1 患儿一般情况
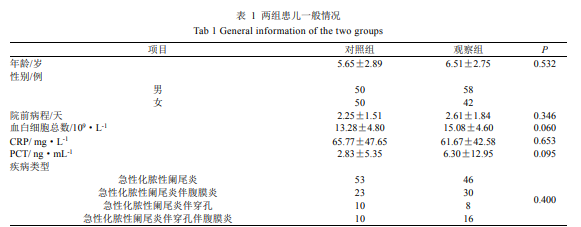
两组患儿在年龄、院前病程、疾病种类以及治疗前各项感染指标,差异无统计学意义,具有可比性。两组患儿基本资料见表 1。
2.2 治疗后两组患儿疗效相关指标
经过治疗后,观察组总体有效率为 100%,对照组总体有效率为 99.0%,两组差异无统计学意义(P>0.05);两组患儿术后体温恢复正常的时间、CRP、PCT、平均住院天数相比,差异均无统计学意义(P>0.05);观察组术后发生 1 例切口感染,切口感染率为 1.0%,对照组术后发生切口感染 2 例,切口感染率为 2.0%,两组术后切口感染率相比,差异无统计学意义(P>0.05)。见表 2、表 3。
2.3 安全性评价
在患儿治疗过程中,观察组出现肝功能异常(谷丙转氨酶升高)2 例,发生皮疹 1 例,头痛报告 1 例,药品不良反应总体发生率为 4.0%;对照组发生肝功能异常(谷丙转氨酶升高)1 例,头痛报告 1 例,药品不良反应总体发生率为 2.0%,两组药品不良反应总体发生率相比,差异无统计学意义(P >0.05),见表 4。两组患儿发生药品不良反应均为中轻度,对症处理后很快自动缓解或消失,未对治疗产生影响。
2.4 药物经济学评价
两组方案在临床疗效和药物不良反应发生率方面无明显差异(P>0.05),药物经济学评价采用最小成本法,以成本最低的方案为优选方案。本研究中总成本=药品费用+手术费用+治疗费用+床位费用。观察组平均总成本为 21 289.50 元,对照组平均总成本为 19 578.57 元,对照组明显低于观察组,可见,对照组方案更经济。两组方案的成本比较见表 5。
2.5 敏感性分析
随着医药卫生改革的不断深入,国家组织药品、耗材集中采购政策的实施,药品降价大势所趋,假设药品价格下降 20%,耗材价格下降导致检查治疗费用下降 10%,其他费用不变,重新计算治疗成本,进行敏感性分析。结果显示,药品、耗材降价后,对研究结果影响不大,提示本研究结果具有较高的可信性和稳定性,敏感性分析结果见表 6。
相关知识推荐:药学论文投稿哪些sci期刊
3 讨论
儿童急性化脓性阑尾炎是儿童腹腔感染中最常见的疾病,临床治疗以手术清除腹腔内的原发病灶为主,但术后抗菌药物合理应用同样重要,有效的抗感染治疗可以大大减少术后腹腔感染所引起的并发症并降低病死率[6]。有研究显示[7],儿童急性化脓性阑尾炎最常见的细菌是大肠埃希菌,其次是肺炎克雷伯菌、铜绿假单胞菌,多数情况下存在有脆弱拟杆菌等厌氧菌混合感染,经验性抗感染治疗需要覆盖肠道革兰阴性需氧菌和兼性厌氧菌,常用的抗菌药物有头孢曲松、头孢噻肟、、甲硝唑和奥硝唑等。但随着广谱抗菌药物的广泛应用,肠杆菌科细菌耐药形势日益严峻,李三妮等[8]报道,儿童阑尾炎常见病原菌大肠埃希菌,对头孢噻肟耐药率达到 53.5%,产超广谱 β-内酰胺酶(ESBLs)的大肠埃希菌明显增多,β-内酰胺类抗生素/β-内酰胺酶抑制剂复方制剂在临床抗感染治疗中的地位不断提升,已成为治疗腹腔内复杂性感染的重要选择[9]。
在本研究中,观察组术后采用头孢哌酮舒巴坦联合奥硝唑进行抗感染治疗,与对照组单独使用头孢哌酮舒巴坦相比,在临床疗效方面,观察组治疗总体有效率和术后切口感染率均无显著性差异,安全性方面,观察组比对照组具有更高的药品不良反应发生率,但二者差异无统计学意义。经济性方面,采用最小成本法,观察组平均总成本为 21 289.50 元,对照组平均总成本为 19 578.57 元,对照组总成本明显低于观察组,显示对照组方案更经济。敏感性分析的结果提示,药品、耗材费用下降后,不影响本研究分析结果。头孢哌酮属于第三代头孢菌素,对革兰阳性菌和革兰阴性菌均有较好的抗菌活性[10],对脆弱拟杆菌、消化球菌等厌氧菌也有一定的抗菌活性。舒巴坦为 β-内酰胺酶抑制剂,与头孢哌酮制成复合制剂,有利于避免 β-内酰胺酶的破坏,增强头孢哌酮的抗菌活性,对肠杆菌科细菌大多增效 2~4 倍,对铜绿假单胞菌多增效 2 倍,对脆弱拟杆菌增效 8~16 倍[11]。奥硝唑属于硝基咪唑类抗菌药物,对脆弱拟杆菌、梭杆菌属、消化链球菌属等厌氧菌具有良好的抗菌活性[12]。头孢哌酮舒巴坦联合奥硝唑治疗儿童急性化脓性阑尾炎,二者抗菌谱有重叠,存在重复用药的问题,不仅不能增加疗效,反而会增加药品不良反应发生率。
综上,对于儿童急性化脓性阑尾炎术后抗感染治疗方案的选择,单用头孢哌酮舒巴坦即可,不必要联合奥硝唑。但需要注意,腹腔镜阑尾切除手术水平的高低对整个治疗过程有重要影响[13],对感染灶的清除是否彻底直接影响术后抗菌药物的选择、用药疗程、术后并发症及住院的时间,从而影响药物的疗效及经济学。——论文作者:裴保方 1,曹松山 1,张飞 2,陶兴茹 1

 >
>